Dr. Roman Raluca, medic specialist Neurologie la Fundația Medicală Providența, ne oferă informații despre boala Parkinson.
Boala Parkinson este a doua cea mai întâlnită boală neurodegenerativă după boala Alzheimer, afectând în special persoanele de peste 60 de ani, deși uneori poate apărea și mai devreme.
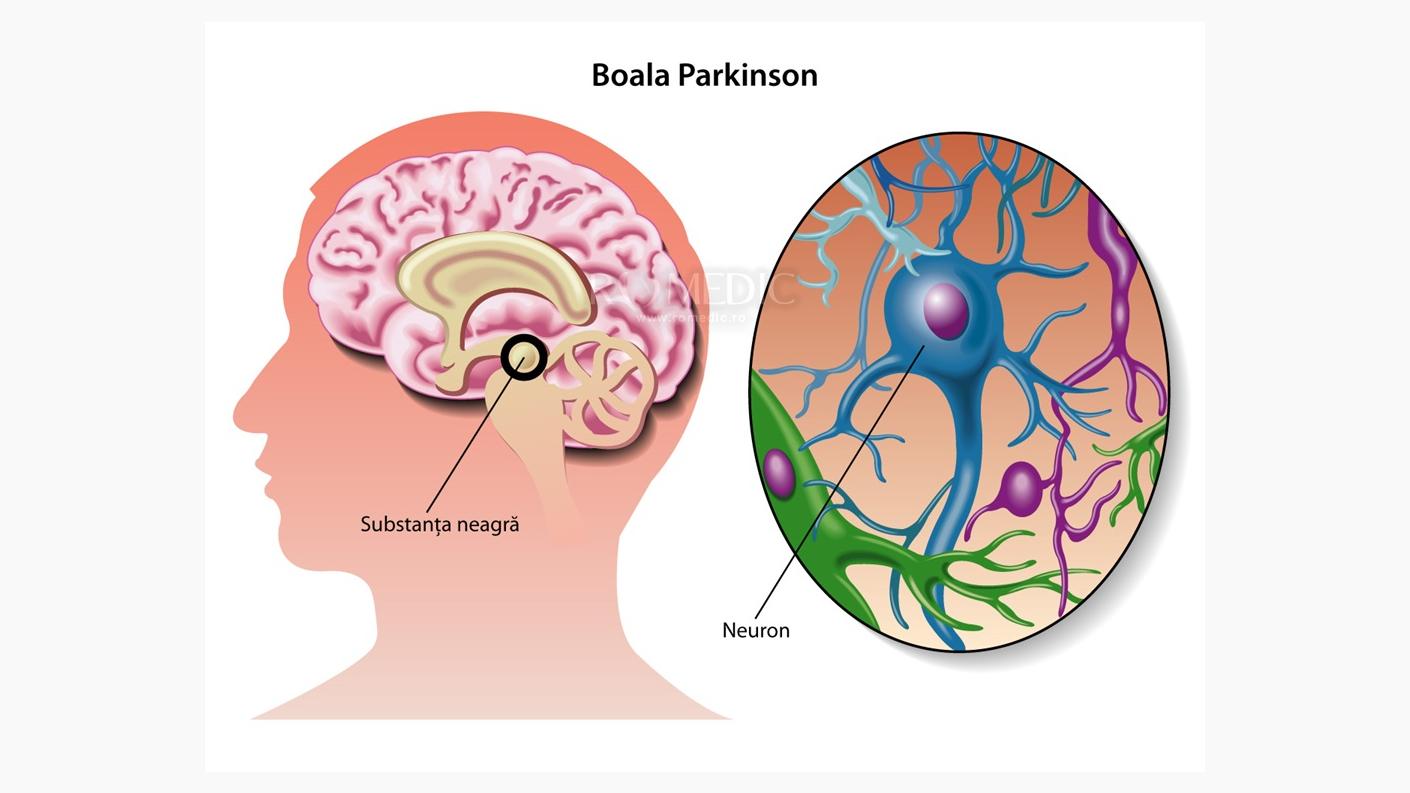
Boala Parkinson este determinată de pierderea treptată a celulelor nervoase dintr-o regiune a creierului numită substanța neagră. La nivelul acestei regiuni se produce dopamina.
Dopamina este un neurotransmițător esențial pentru coordonarea mișcărilor. Scăderea nivelului de dopamină perturbă comunicarea dintre structurile cerebrale implicate în controlul motor, ceea ce duce la apariția simptomelor caracteristice: lentoare in initierea si efectuarea miscarilor, tremor, rigiditate și instabilitate posturala.
Semne timpurii care pot anunța boala
Primele simptome pot fi discrete și adesea confundate cu oboseala sau stresul:
- tremor fin la o mână, mai evident în repaus;
- lentoare în initierea si efectuarea mișcărilor (bradikinezie si hipokinezie);
- rigiditate musculară sau senzația de „înțepenire”;
- diminuarea expresiei faciale sau a gesturilor spontane;
- voce monotonă sau scăzută în intensitate.
Pe lângă acestea, pot apărea tulburări de somn, constipație, anxietate, depresie sau pierderea mirosului – simptome non-motorii care pot preceda cu ani debutul motor al bolii.
Cum se stabilește diagnosticul
Diagnosticul este stabilit de medicul neurolog pe baza anamnezei și a examenului clinic. Nu există un test de laborator specific, dar investigațiile imagistice pot fi utile pentru excluderea altor cauze.
Opțiuni de tratament
Tratamentul este individualizat, adaptat fiecărui pacient în funcție de stadiul bolii, vârstă și profilul simptomatic. Scopul principal este controlul simptomelor și menținerea unei vieți active cât mai îndelungate.
1. Terapia dopaminergică
- Levodopa – standardul de aur în tratamentul bolii Parkinson. Odată ajunsă în creier, este convertită în dopamină – substanța esențială care lipsește la acești pacienți. Asocierea cu carbidopa sau benserazidă previne degradarea prematură a levodopei și îmbunătățește toleranța la tratament.
- Agoniștii dopaminergici (pramipexol, ropinirol, rotigotină) acționează prin stimularea directă a receptorilor pentru dopamină, imitând efectul acesteia în creier. Ei pot fi utilizați ca tratament de primă linie în stadiile incipiente ale bolii sau în asociere cu levodopa, pentru a optimiza controlul simptomelor motorii.
- Inhibitorii de MAO-B (selegilină, rasagilină) și inhibitorii de COMT (entacaponă, opicaponă) prelungesc efectul levodopei și reduc fluctuațiile motorii.
2. Tratamentul simptomatic
Se pot adăuga medicamente pentru controlul tremorului, al tulburărilor de somn, anxietății, depresiei sau constipației. Monitorizarea atentă a efectelor secundare este esențială, mai ales în cazul tratamentelor combinate de lungă durată.
3. Terapii avansate
În stadiile avansate, când controlul prin tratament oral nu mai este suficient, se pot lua în considerare terapii moderne:
- Pompa intestinală cu levodopa-carbidopa +/- entacapona –permite administrarea continuă a medicației direct în intestin, printr-un tub fin, asigurând un efect constant și reducând fluctuațiile motorii;
- Apomorfina subcutanată – poate fi administrată fie prin pen injectabil, pentru ameliorarea rapidă a episoadelor „off” (momente când medicamentele orale își pierd temporar efectul), fie prin perfuzie subcutanată continuă, în cazurile cu fluctuații motorii frecvente;
- Stimularea cerebrală profundă (Deep Brain Stimulation – DBS) – procedură neurochirurgicală ce presupune implantarea unor electrozi în anumite zone ale creierului, cu rezultate foarte bune la pacienții selectați corespunzător.
4. Abordarea multidisciplinară - cheia unei vieți active
Pe lângă tratamentul medicamentos, este esențială implicarea unei echipe medicale complexe:
- Kinetoterapie – menține mobilitatea, echilibrul și coordonarea;
- Logopedie – pentru voce, vorbire și înghițire;
- Suport psihologic și social – pentru adaptarea emoțională și menținerea unei vieți active;
- Consiliere nutrițională – alimentație echilibrată și respectarea orarului administrării medicamentelor.
Boala Parkinson nu poate fi vindecată, dar tratamentele moderne și abordarea multidisciplinară pot încetini evoluția bolii și pot oferi pacienților o viață activă, demnă și independentă.
Dacă observi tremor, rigiditate sau mișcări încetinite, nu amâna evaluarea neurologică. Un diagnostic precoce poate face o diferență semnificativă în evoluția bolii.
Foto credit: ROmedic